Ser o no ser enfermero: No te matricules sin antes pasar estos 4 filtros de honestidad
/0 Comments/in Blog/by arekuzuHarris Benedict + Requerimientos Nutricionales
/0 Comments/in Blog/by arekuzuLa energía es necesaria para las distintas funciones del organismo: metabolismo, transmisión nerviosa, respiración, circulación, para mantener la temperatura y realizar trabajo físico, entre otras.
La energía que está presente en los alimentos es liberada en nuestro organismo a través de la oxidación, la cual entrega energía química necesaria para las funciones mencionadas. El calor que se produce durante este proceso es utilizado para mantener la temperatura corporal. El balance energético de un individuo depende de su ingesta de energía y de su gasto energético: un desbalance entre estos factores, va a producir un aumento o pérdida de masa corporal, principalmente de masa grasa.
La energía proviene de los distintos macronutrientes, los que aportan la siguiente cantidad de kilocalorías por gramo:
a) Hidratos de carbono: 4 kcal/g
b) Proteínas: 4 kcal/g
c) Lípidos: 9 kcal/g
El gasto energético tiene distintos componentes:
a) Metabolismo basal y de reposo: el gasto energético basal es el gasto de energía después de una noche de ayuno (12-14 horas), y el individuo debe estar en estado de vigilia, en decúbito, cómodo, despierto, en un ambiente con una temperatura estable y agradable. En esta situación la comida y la actividad física tienen una influencia mínima en el metabolismo. Por lo tanto, equivale a la energía necesaria para mantener el metabolismo celular y tisular, junto con la energía necesaria para mantener la circulación sanguínea, funciones gastrointestinales, renales y respiratorias. El gasto energético de reposo (GER) corresponde al gasto de energía en condiciones de reposo, tiende a ser 10 ó 20% mayor que el gasto metabolico basal (GMB), debido por ejemplo a que el individuo realizó alguna actividad física. EL GER constituye entre el 45 al 70% del gasto energético total (GET) y está determinado principalmente por la edad, género, estado nutricional, función tiroidea y por el peso corporal.
Para medir el GER se puede utilizar la calorimetría indirecta, que mide el consumo de oxígeno y la producción de CO2. Sin embargo, este método tiene un costo relativamente elevado y no está presente en todos los centros, por lo tanto, es poco aplicable en el ámbito clínico, por lo cual ha sido necesario desarrollar ecuaciones de predicción de fácil y rápida aplicación, para estimar el gasto energético de los individuos. Una de las más utilizadas es la ecuación de Harris y Benedict:
GER hombre (kcal/día) = 66,5 + (13,8 x peso (kg)) + (5 x talla (cm)) – (6,8 x edad (años))
GER mujer (kcal/día) = 655,1 + (9,6 x peso (kg)) + (1,8 x talla (cm)) – (4,7 x edad (años))
Un valor promedio para calcular en forma rápida el GER es multiplicar por 22 el peso corporal en el caso de los hombres y por 20 en el caso de las mujeres.
b) Efecto térmico de los alimentos (ETA): el consumo de alimentos aumenta el gasto de energía. La intensidad y duración del ETA se debe principalmente a la cantidad y composición de los alimentos ingeridos, y está dada principalmente por el gasto metabólico que implica el depósito de los nutrientes. El aumento del gasto energético oscila entre 5-10% por la ingesta de hidratos de carbono; 0-5% grasas y 20-30% por proteínas. En general, se considera que una alimentación mixta aumenta el gasto de energía en 10%, sin embargo, el ETA ocurre sólo durante una parte limitada del día.
c) Actividad física: este componente varía bastante entre individuos. En sujetos sedentarios alrededor de 2/3 del GET corresponde al GER y sólo 1/3 corresponde a actividad física, mientras que en individuos muy activos la actividad física puede corresponder al doble de su GER.
El requerimiento de energía corresponde a la ingesta dietética promedio de energía que es necesaria para mantener el balance energético en un adulto sano, según su edad, género, peso, talla y nivel de actividad física. Para calcular o estimar los requerimientos de energía existen distintos métodos:
a) Multiplicar el GER por el nivel de actividad física promedio (Tabla 1) que tiene el individuo. Por ejemplo, una mujer sedentaria, de 20 años, que pesa 50 kg y mide 1,55 m, su GER según la fórmula de Harris y Benedict es: 1320 kcal/día. Al multiplicarlo por un factor que corresponde a la categoría sedentaria (1,35), obtenemos un GET o de 24 horas de 1782 kcal.

b) Sumar el gasto energético que involucran las distintas actividades realizadas durante el día (Tabla 2)

En primer lugar, se divide el gasto basal por 24 (número de horas diarias) y se obtiene la tasa metabólica basal por hora. Por ejemplo, una mujer, secretaria, con un gasto basal de 1200 kcal/día, corresponde a 50 kcal/hora. Luego se multiplica por el PAR y el número de horas que le dedica a cada actividad. Sus actividades cotidianas y el tiempo que les dedica son:
• Dormir: 8 horas → 8 x 1x 50 = 400 kcal
• Trabajo oficina: 8 horas → 8 x 1,5 x 50 = 600 kcal
• Manejo: 2 horas → 2 x 2,0 x 50 = 200 kcal
• Comer: 2 horas → 2 x 1,5 x 50 = 150 kcal
• Cocinar: 1,5 horas → 1,5 x 1,8 x 50 = 135 kcal
• Labores de la casa: 1 hora → 1 x 2,8 x 50 = 140 kcal
• Cuidado personal: 1,5 horas → 1,5 x 2,3 x 50 = 172,5 kcal
Por lo tanto, en 24 horas esta mujer gasta 1798 kcal.
Requerimientos Nutricionales en Patologías
Si un individuo sufre un evento estresante de cierta magnitud: enfermedades, traumatismos, cirugías, se producen cambios en sus requerimientos. El organismo responde en forma distinta al ayuno y al estrés. En el ayuno disminuye la tasa metabólica como mecanismo adaptativo secundario a la baja ingesta. Frente al estrés, se porducen cambios metabólicos que implican un aumento de los requerimientos.
Energía
En un individuo con una patología, además del factor de actividad (que oscila entre 1,2 y 1,3, según si está confinado en cama o deambulando, respectivamente), se considera un factor de estrés (Tabla 4). Por ejemplo, en un hombre con un GER de 1700 kcal, que tuvo una cirugía menor, su GET es 1700*1,3*1,1 = 2380 kcal/día. Se suma el aumento porcentual de cada factor, en este caso el factor de actividad corresponde a 30% y el factor de estrés a 10%, es decir, en total un 40%, por lo que el GER se multiplica por 1,4.
Otra forma más rápida de estimar los requerimientos en pacientes es multiplicar su peso por un factor entre 25 y 30, el cual entrega el GET. Ejemplo: hombre con colecistectomía electiva, sin complicaciones, que pesa 80 kg, su GET = 80×27= 2160 kcal/día.
Es importante monitorizar en forma continua la evolución de los pacientes, ya que los requerimientos son dinámicos. Idealmente se debería medir el GER con calorimetría indirecta, pero debido a su escasa disponibilidad, en la mayoría de los casos se estiman los requerimientos. En pacientes con desnutrición se prefiere utilizar el peso real para estimar sus requerimientos de energía para evitar complicaciones como el síndrome de realimentación. Después en forma paulatina se aumenta el aporte.
 Bibliografía
Bibliografía
1. Mizón C, Atalah E. Transición epidemiológica en Chile: lecciones aprendidas del proyecto
North Karelia. Rev Chil Nutr 2004; 31(3): 276-282.
2. MINSAL. I Encuesta de Salud Chile 2003. http://epi.minsal.cl/epi/html/invest/ENS/InformeFinalENS.pdf
3. Food and Nutrition Board. Institute of Medicine (2005). Dietary Reference Intakes for Energy, Carbohydrate, Fiber, Fat, Fatty Acids, Cholesterol, Protein, and Amino Acids (Macronutrients).National Academy Press, Washington.
4. Human energy requirements. Report of a Joint FAO/WHO/UNU Expert Consultation
Rome, 17–24 October 2001.
5. WHO: Energy and Protein Requirements, Technical Report Series 724. Geneva: World Health Organization, 1985.
6. Kondrup J., Allison P, Elia M, Vellas B, Plauth M. ESPEN Guidelines for Nutrition Screening
2002. Clinical Nutrition 2003; 22(4): 415–421.
7. Pirlich M. The German hospital malnutrition study. Clinical Nutrition 2006; 25: 563–572.
8. Pablo AM, Izaga MA, Alday LA. Assessment of nutritional status on hospital admission:
nutritional scores. European Journal of Clinical Nutrition 2003; 57: 824–831.
9. Anthoprometry Procedures Manual. NHANES. 2004.
http://www.cdc.gov/nchs/data/nhanes/nhanes_03_04/BM.pdf
10. Frisancho AR. New norms of upper limb fat and muscle areas for assessment of nutritional status. Am J Clin Nutr 1981; 34(11): 2540-5
Balance hídrico y perdidas insensibles
/0 Comments/in Blog/by arekuzuEl agua representa aproximadamente el 50 – 60% del peso total dé un adulto joven y sano. Este compuesto es el más abundante del cuerpo.
Los líquidos corporales se distribuyen en compartimentos:
El Líquido Intracelular o LIC.: representa aprox. 33 – 40% peso corporal.
El Líquido Extracelular o L.E.C.: son aquellos que se sitúan fuera de la célula y se dividen en 2 componentes:
El Líquido Intersticial o L.I.S., representando aproximadamente el 10% del peso corporal.
El Líquido Intravascular o L.I.V., está formado por la parte líquida de la sangre llamada Plasma, constituye algo más de la mitad del volumen total de ésta. (Representa un 4% del peso corporal).
Un cuerpo normal mantiene un equilibrio hídrico, esto significa que el volumen del L.I.C., L.I.S. y del plasma se mantienen relativamente constantes.
Los líquidos que circulan por el organismo están compuestos por electrolitos, minerales y células.
Un electrolito es un elemento que al estar disuelto en agua se disocia y es capaz de transmitir corriente eléctrica. Los electrolitos son imprescindibles para muchas funciones orgánicas, ejemplo: funcionalismo neuromuscular y equilibrio ácido básico.
Los minerales, ingeridos en forma de compuestos, ayudan a regular numerosas funciones corporales, formando parte de tejidos y líquidos del organismo. Los minerales actúan como catalizadores de la respuesta nerviosa, de la contracción muscular y del metabolismo de los nutrientes, además regulan el equilibrio electrolítico y la producción de hormonas.
Las células, son las unidades funcionales básicas de todos los tejidos vivos.
Factores que influyen en el volumen de los líquidos corporales:
- a) La superficie corporal: Cuanto más pesa una persona, más agua contiene el cuerpo, con excepción de la grasa, la que casi carece de agua, es decir, mientras más grasa hay en el cuerpo, menor es el contenido de agua por unidad de peso.
- b) La edad: Los lactantes tienen más agua en comparación con el peso corporal de los adultos. La edad y el contenido de agua son inversamente proporcionales.
- c) El sexo: La mujer tiene ligeramente menos agua por unidad de peso que el hombre, porque está constituida por un porcentaje de grasa levemente mayor.
Principales factores que modifican la distribución de los líquidos corporales:
- a) La concentración de electrolitos en el E.C.: Actúan sobre el intercambio de agua entre los compartimentos líquidos del cuerpo, donde va el Na+ va el agua.
- b) La presión sanguínea capilar: Es una fuerza impulsara de agua, hace salir los líquidos desde los capilares al L.I.S., por lo tanto, un aumento en la presión capilar transfiere líquidos desde la sangre al L.I.S… (Aparece el edema intersticial).
- c) La concentración de proteínas: Producen el efecto opuesto, ya que retienen el agua en la sangre y la atraen desde el L.I.S..
INGRESOS:
El organismo obtiene agua y electrolitos de diversas formas. Cuando está sano, los recibe de:
- a) Los alimentos que consume.
- b) Las bebidas que ingiere.
- c) El agua producida del catabolismo de los alimentos, se conoce como Agua Endógena.
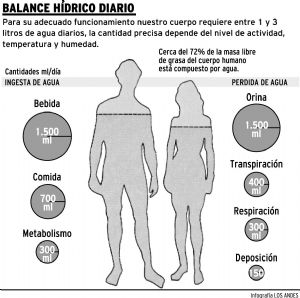
Se considera aproximadamente 300cc producidos diariamente por la oxidación de los alimentos (único factor constante de los ingresos).
Un adulto sano requiere aproximadamente 2.600cc de líquidos: 1.300cc ingesta, 1000cc de los alimentos.
En algunas enfermedades se administran líquidos por vía parenteral y/o por sondas gastroenterales.
Dentro de los líquidos administrados por vía parenteral se consideran:
Los administrados por vía endovenosa como sueros, hemoderivados, expansores plasmáticos, medicamentos y nutriciones parenterales.
EGRESOS:
Pérdidas Insensibles: Es la pérdida de agua por evaporación en forma no visible, ocurre en todas las personas en forma continua.
Se calcula aproximadamente en un adulto en 800cc en 24 horas.
Esta pérdida se produce a través de la superficie cutánea o piel ( 400 cc aprox.) y además los pulmones ( 400 cc aprox.) como vapor de agua durante la respiración.
La pérdida de Agua Insensible o Perspiración Insensible a través de la piel y los pulmones se puede calcular exactamente según la superficie corporal del individuo, aplicando la siguiente fórmula:
0,5cc x kilos del pacte. x hora.
(factor constante para todos los pacientes)
Los Riñones:
El cuerpo mantiene el equilibrio hídrico fundamentalmente modificando el volumen de orina excretada, para adaptarse al volumen de líquidos ingresados.
El control de volumen de orina está modulado por algunos mensajeros químicos presentes en la sangre como: la hormona antidiurética o ADH que disminuye la cantidad de orina excretada, la Aldosterona que aumenta la reabsorción de agua a nivel de los túbulos renales, la hormona Natriurética Auricular o HNA segregada por la pared auricular del corazón con efecto opuesto a la aldosterona, es decir, elimina más sodio y agua.
En consecuencia, los riñones participan en la homeostasis regulando el volumen y osmolalidad del L.E.C., la concentración de electrolitos en el L.E.C. y la excreción de desechos metabólicos y sustancias tóxicas.
La función renal disminuye conforme avanza la edad, resultando evidente el aumento de trastornos hidroelectrolíticos múltiples en los ancianos.
Deposiciones:
A pesar de que circulan unos 8 litros de líquidos por día en dicho sistema, se reabsorbe una buena parte de éstos en el intestino delgado, eliminándose en deposiciones aproximadamente entre 100 – 200cc al día.( varían en cada persona ).
En cuadros patológicos la capacidad de reabsorción se altera produciendo diarreas, que aumentan las pérdidas.
Según la consistencia de éstas, se considera aproximadamente:
Deposiciones Líquidas : 100 % del volumen.
Deposiciones Semi-líquidas : 50% del volumen.
Deposiciones Sólidas : 1/3 del volumen total.
Pérdidas Extraordinarias:
– Sudoración:
La pérdida de agua a través de la piel, se regula mediante el sistema simpático, estimulando las glándulas sudoríparas. Estas pérdidas pueden ser insensibles (explicadas en párrafo anterior) y sensibles.
Estas últimas se consideran pérdidas extraordinarias y se producen por el exceso de sudoración, siendo percibidas por el paciente o enfermero.
Se asocia a estados de aumento en la actividad metabólica como fiebre, ejercicio etc..
Sudoración leve: aproximadamente : l0 cc x hora.
Sudoración moderada : 20cc x hora.
Sudoración profusa : 40cc x hora.
– Temperatura elevada o Fiebre:
Si la Tº axilar está por sobre 37ºC, se pierde:
Por cada grado 6cc da agua en una hora.
– Respiración:
El incremento de la frecuencia y profundidad del patrón respiratorio, representan pérdidas extraordinarias y se asocian con procesos anormales como: patologías respiratorias, dolor, ansiedad, presencia de sistemas de oxigenoterapia, etc..
Se ha establecido que si la frecuencia respiratoria es mayor de 20 por minuto se pierde:
1 cc de agua por cada respiración por hora,
ejemplo: Un paciente con polipnea de 30 por minuto, en una hora pierde 10 cc de agua.
Cirugías:
El acto quirúrgico implica la exposición de mucosas, órganos y/o cavidades del organismo al ambiente, produciendo grandes pérdidas de calor como vapor de agua Por otro lado, existen pérdidas de fluidos corporales como sangre, exudados etc. Las pérdidas son variables y dependen de: la extensión de la incisión, de la cantidad de vísceras u órganos expuestos y de¡ tiempo de exposición.
Se calculan aproximadamente:
De 100 a 200 cc en cirugías menores.
De 400 a 600 cc en cirugías mayores.
Pérdidas Digestivas:
Otros factores que participan en las pérdidas de líquidos a través del sistema digestivo son: los vómitos, pérdidas por fístulas , colostomias, ileostomías, drenajes, sondas nasogástricas, yeyunales, sonda Kher etc.).
Sangramientos.
Drenajes: hemosuc, paracentesis, toracocentesis, cardiocentesis, drenajes intracraneales etc..
Secreciones: Heridas, bronquiales, etc.
Exámenes: Sanguíneos, contenido ascítico, pleural, etc.
BALANCE HÍDRICO
Es la cuantificación y registro de todos los ingresos y egresos de un paciente, en un tiempo determinado en horas.
Al realizar un balance hídrico se debe conocer: el peso del paciente y la cantidad de horas por las que se calculará el balance.
Por otro lado, se debe recordar que existen factores en el ingreso y egreso que¡ son constantes en todos los pacientes, independientes de su condición de salud sexo etc.,
El resultado de la resta entre el volumen total de los ingresos versus el total de los egresos, puede ser:
- Positivo (si los ingresos son mayores que los egresos).
- Negativo (si los ingresos son menores que los egresos).
- Neutro ( si los ingresos son iguales a los egresos)

Central de Apuntes
/0 Comments/in Blog/by arekuzu
Te presentamos nuestra gran colección de libros alojados ahora en Google Drive. Aquí podrás navegar por todas las descargas enlazadas en nuestras publicaciones, descargarlas directamente a tu tablet, PC o smartphone, y lo mejor de todo, podrás acceder a ellas en forma rápida, segura y sin tiempos de espera.
Puedes etiquetarnos o compartir tus archivos de Google Drive con [email protected] para enriquecer el stock comunitario de nuestra biblioteca con colegas y profesionales de salud de habla hispana Debes Permitir Ventanas Emergentes para acceder a la biblioteca, e iniciar sesión con tus datos de Gmail para acceder a todo el contenido.
Drogas Vasoactivas
/0 Comments/in Blog/by arekuzu Las Drogas Vasoactivas son un grupo de fármacos de uso frecuente en unidades de cuidados intensivos, por lo que se debe tener especial precaución al momento de su preparación y administración, ya que al ejercer su acción principal en el sistema cardiovascular, algún error en su administración puede resultar catastrófica.
Las Drogas Vasoactivas son un grupo de fármacos de uso frecuente en unidades de cuidados intensivos, por lo que se debe tener especial precaución al momento de su preparación y administración, ya que al ejercer su acción principal en el sistema cardiovascular, algún error en su administración puede resultar catastrófica.
Existen múltiples drogas que actúan sobre los vasos sanguíneos, pero solo abordaremos las de uso mas frecuente. Segun su accion se dividen en:
-
- Inotropos :Adrenalina, Dobutamina, Dopamina, Noradrenalina.
- Vasodilatadores : Nitroglicerina, Nitropusiato
- Inodilatadores : Milrinona
-
-
- Estable por 24 hrs, incompatibles con álcalis
- La administración por vía periférica puede producir necrosis en el sitio de inyección, ante una extravasación, motivo por el cual está contraindicada su administración por vía periférica
- Si se observa rosada no administrar se encuentra inactiva
- Isquemia vascular renal, Hiperglicemia, hipokalemia, aumento del lactato, su extravasación produce necrosis tisular, en caso de extravasación use pentolamina* como antídoto
- Para infusión: 8 mg de adrenalina + 242 cc SF o SG5%= 250cc de solución.
-
-
-
- Cambio de infusión cada 24 hrs, incompatible con álcalis
- Si se puede usar la vía periférica en el comienzo de la infusión continua.
- Su extravasación pudiera producir necrosis e isquemia tisular.
- Coloración rosada puede indicar oxidación: se recomienda cambio de solución.
- Produce menos arritmias que la dopamina
- Mantener control de K sérico.
- No usar en Y con: Furosemida, Heparina, Hidrocortisona.
- Infusión: 500 mg de Dobutamina + SF ó SG5% = 250 cc de solución
-
-
-
- Efectos Secundarios: Diarrea, hiponatremia, insuficiencia renal aguda, uso prolongado afecta la función de la tiroides
- Su uso prolongado puede producir hiponatremia.
- No congelar
- Su extravasación produce necrosis tisular.
- Coloración amarilla indica oxidación NO USAR
- Infusión: 400 mg de Dopamina + Sg5%= 250cc de solución
-
-
-
- Cambiar infusión cada 24 hrs, incompatible con álcalis.
- Monitoreo de diuresis, ya que disminuye la perfusión renal por vasoconstricción.
- Su extravasación produce Necrosis tisular por extravasacion
- Precauciones: Noradrenalina no se debe dar a los pacientes con trombosis vascular mesentérica o periférica. No administrar en enfermedades oclusivas vasculares
- Antídoto en caso de extravasación: infiltrar el área con Fentolamina 5–10 mg. en 10-15 ml
- Coloración cafe indica oxidación NO USAR
- No administrar con soluciones salinas ni soluciones alcalinas.
- Infusión: 8 mg de Noradrenalina + 242cc SG5%= 250cc de solución
-
-
-
- Debe ser evitado en pacientes con enfermedades cardiacas isquémicas
- Las potentes propiedades cronotrópicas del isoproterenol pueden inducir a arritmias severas, incluyendo la taquicardias ventricular (TV) y fibrilación ventricular (FV).
- Se diluye un miligramo de isoproterenol en 250 ml. de SG 5% para producir una concentración de 4 μgr/ml.
- La dosis de isoproterenol necesaria para el sostén cronotrópico es más bien baja no mas de 10gamas/min
-
-
-
- Compatible con SF y SG 5%, cambio de infusión cada 12 hrs.
- Efectiva en uno a dos min (IV), duración 3 a 5 min
- Puede disminuir los efectos anticoagulantes de la Heparina, puede hacer lento el metabolismo de la morfina
- Puede aumentar los resultados de Colesterol y Trigliceridos.
- Efecto Hipotensor se puede ver aumentado por el consumo de alcohol.
- Infusión: 50 mg + 240 cc de SF o SG5% // 1ml:[ ]200 gamas
-
-
-
- Su extravasación produce necrosis tisular. insuficiencia renal, riesgo de intoxicación por cianuro o tiocianatos.
- Solo SG 5%; Cambiar infusión cada 24 hrs, pero se asegura su estabilidad hasta las 4 hrs.
- USO VIA Exclusiva, Proteger de la luz ya que se inactiva.
- Importante controlar gases para evaluar acidosis.
- No suspender en forma brusca, produce hipertensión de rebote.
- La solución reconstituida tiene una coloración ligeramente parda.
- No usar si se vuelve de color azul, indica descomposición del cianuro.
-
Su paciente Juan Perez Perez, se encuentra conectado a una bomba de infusion de Dopamina, la cual esta pasando a 8ml/hra, Cuantas Gamas de Dopamina se estan administrando?
Presentación Farmacológica: 1 ampolla de Dopamina = 200mg /5ml
Peso del Paciente 75 Kgs
PROCEDIMIENTO:
a) Conversión de miligramos (mg) a gamas (γ) o microgramos (mcg).
¿Cuantas Gamas hay en 2 ampollas de Dopamina ?
2 Ampollas Dopamina 400 mg
400 mg Dopamina X 1.000 = 400.000 γ
b) Dilución del fármaco y obtención de su concentración: gamas (γ/ml) o microgramos (mcg/ml).
2 Ampollas Dopamina 400mg
400 mg Dopamina X 1.000 = 400.000 γ
250 ml
¿Cuantas gamas de Dopamina (γ) hay en cada ml de Sol Gluc 5% ?
400.000 mcg = 1600 γ/ml
250 ml
Una vez el fármaco diluido y su concentración obtenida procedemos a reemplazar los datos en la Formula
- Cuantas Gamas (γ) son 8ml de Dopamina?
Gamas = ( ml * [Concentracion] )
( Kgs * Tiempo )
Gamas = ( 8ml/hra * 1600 γ/ml )
( 75 Kgs * 60 minutos )
Gamas = ( 12800 ) = 2.84 γ
( 4500 )
- Cuantos ml se requieren para administrar 6γ de Dopamina?
Ml = (Gamas (γ) * Tiempo * Kgs )
[Concentracion]
Ml = (6γ * 60 minutos * 75Kgs )
[1600 γ/m] Ml = (27000 ) = 16.85 ml
[1600 γ/m]
Cuidados de enfermería en la administracion de Drogas Vasoactivas
-
-
- Administración por vía exclusiva, de preferencia por Cateter Venoso Central
- SIEMPRE administrar a través de Bomba de Infusion Continua
- Se debe realizar calculo de dosis según corresponda
- Titular de acuerdo a metas de macrohemodinamia
- Monitorización continua
- Realizar cambios de DVA y fleboclisis cada 24 horas según corresponda
- Rotular cada infusión con nombre, concentración, fecha y hora DVA
- Preparación mas estables de DVA en SG 5%
- Traslado de pacientes críticos con DVA
- Valorar la compatibilidad DVA
- Registro Continuo y pesquisar reacciones adversas
-
Para minimizar el riesgo de errores durante su administración, se deben respetar los 10 correctos:
-
-
- Medicamento correcto
- Paciente correcto
- Dosis correcta
- Hora correcta
- Vía de administración
- Verificar Fecha de Vencimiento del Medicamento
- Educar e informar al paciente sobre los efectos del medicamento
- Observar y evaluar posibles efectos adversos del medicamento
- El proceso de Preparación, Administración y registro debe ser realizado por el mismo Profesional
- Registro correcto de dosis y horario del Medicamento
- Farmacología en Enfermería, S. Castell – M. Hernandez, 3era ed.
- Fármacos en Enfermería, A. Tiziani, Harvard 4ta ed.
- Manual de medicamentos endovenosos, Unidad de Paciente Critico. HEGC.
- Terapeutica Farmacologia, cap 6. Federación Argentina de Cardiología.
- Cuidados de enfermería en drogas Vasoactivas.
- Protocolo de diagnostico y tratamiento del paciente en shock en urgencias, A. Hernandez Belmonte.
-
-
Links de Interes
Algunos enlaces que te pueden interesar
Latest News
 SENTINELMarzo 4, 2026 - 3:03 am
SENTINELMarzo 4, 2026 - 3:03 am Ser o no ser enfermero: No te matricules sin antes pasar estos 4 filtros de honestidadFebrero 5, 2026 - 7:47 am
Ser o no ser enfermero: No te matricules sin antes pasar estos 4 filtros de honestidadFebrero 5, 2026 - 7:47 am Harris Benedict + Requerimientos NutricionalesMayo 10, 2019 - 12:48 am
Harris Benedict + Requerimientos NutricionalesMayo 10, 2019 - 12:48 am